Inhaltsverzeichnis
Vitamin D – das „Sonnenvitamin“. Es ist DAS Vitamin des menschlichen Körpers mit einer Vielzahl an Aufgaben und Funktionen. Warum Vitamin D eines der wichtigsten Vitamine des menschlichen Körpers ist, was es für Aufgaben und Funktionen hat und welche positiven Auswirkungen es auf unsere Gesundheit hat, erfährst du in dem nachfolgenden Artikel.
Fakten rund um Vitamin D
- Vitamin D ist sowohl ein Nährstoff, den wir aufnehmen, als auch ein Hormon, das unser Körper herstellt. Nur wenige Lebensmittel enthalten von Natur aus Vitamin D. Mittlerweile werden einige Lebensmittel sogar mit diesem Vitamin angereichert.
- Es ist ein fettlösliches Vitamin, von dem seit langem bekannt ist, dass es dem Körper hilft, Kalzium und Phosphor zu absorbieren und zu speichern. Beides ist wichtig für den Knochenaufbau.
- Laborstudien zeigen, dass Vitamin D das Wachstum von Krebszellen verringern, Infektionen bekämpfen und Entzündungen hemmen kann.
- Viele Organe und Gewebe des Körpers verfügen über Rezeptoren für Vitamin D, was auf wichtige Funktionen über die Knochengesundheit hinaus schließen lässt.
- Wissenschaftler untersuchen aktiv weitere mögliche Funktionen.
Vitamin D Aufnahme und Produktion im Körper
Die Vitamin-D-Produktion in der Haut ist die wichtigste natürliche Vitamin-D-Quelle. Warum aber haben dann so viele Menschen einen unzureichenden Vitamin-D-Spiegel? Sie leben an Orten, an denen die Sonneneinstrahlung im Winter nur begrenzt ist – dazu später mehr. Außerdem spielt sich unser Alltag mittlerweile fast ausschließlich in geschlossenen Räumen ab, sodass wir der direkten Sonnenstrahlung kaum bis gar nicht ausgesetzt sind.
Auch Menschen mit dunklerer Haut haben tendenziell einen niedrigeren Vitamin-D-Spiegel im Blut, da das Pigment (Melanin) wie ein Schatten wirkt und die Vitamin-D-Produktion verringert – allerdings werden dadurch auch die schädlichen Auswirkungen des Sonnenlichts auf die Haut reduziert. [76,77]
Es gibt nur wenige Lebensmittel, die von Natur aus reich an Vitamin D3 sind.
Die besten Quellen sind Fisch (Lachs, Schwertfisch, Thunfisch, Sardinen) und Fischleberöle/Lebertran. Geringere Mengen finden sich in Eigelb, Käse und Rinderleber. [74]
Bestimmte Pilze enthalten etwas Vitamin D2. Einige im Handel erhältliche Pilze enthalten höhere Mengen an D2, da sie aktiv hohen Mengen an ultraviolettem Licht ausgesetzt wurden. [74]
Viele Lebensmittel und Nahrungsergänzungsmittel wie Milchprodukte und Getreideerzeugnisse werden mittlerweile mit Vitamin D angereichert.
Vitamin D Nahrungsergänzung
Für die meisten Menschen ist die Einnahme von Nahrungsergänzungsmitteln die beste Möglichkeit, ausreichend Vitamin D zu erhalten – wie oben bereits erwähnt, gibt es nur wenige Lebensmittel, die von Natur aus Vitamin D enthalten. [74]
Vitamin-D-Ergänzungen gibt es in zwei Formen:
- Vitamin D2 = „Ergocalciferol“ oder auch Prä-Vitamin D. Bildung in Pflanzen und Pilzen.
- Vitamin D3 = „Cholecalciferol“. Bildung im menschlichen und tierischen Körper.
Beides sind natürlich vorkommende Formen, die durch die UVB-Strahlen der Sonne gebildet werden. [74,75]
Unterschiede zwischen Vitamin-D3- und Vitamin-D2-Präparaten:
- Vitamin D2 wird aus Pflanzen gewonnen und ist in angereicherten Lebensmitteln und einigen Nahrungsergänzungsmitteln enthalten.
- Vitamin D3 wird natürlich im menschlichen Körper gebildet und ist in tierischen Lebensmitteln enthalten.
Es ist umstritten, ob Vitamin D3 („Cholecalciferol“) besser geeignet ist als Vitamin D2 („Ergocalciferol“), um den Blutspiegel des Vitamins zu erhöhen. Eine Metaanalyse randomisierter kontrollierter Studien, in denen die Auswirkungen von Vitamin-D2- und Vitamin-D3-Ergänzungen auf den Blutspiegel verglichen wurden, ergab, dass D3-Ergänzungen die Blutkonzentration des Vitamins tendenziell stärker erhöhen und diese Werte länger aufrechterhalten als D2. [74,75]
Einige Experten nennen Vitamin D3 als die bevorzugte Form, da es natürlich im Körper produziert wird und in tierischen Lebensmitteln von Natur aus enthalten ist. [75]
Empfohlene Mengen
Die empfohlene Tagesdosis für Vitamin D gibt die Menge an, die zur Erhaltung gesunder Knochen und eines normalen Kalziumstoffwechsels bei gesunden Menschen erforderlich ist. Sie setzt eine minimale Sonnenexposition voraus. Die Tagesdosis sollte sich zudem nach den vorliegenden Vitamin D Werten richten, um die optimale Serumkonzentration zu erreichen.
Es gibt eine wissenschaftliche Debatte darüber, wie viel Vitamin D der Mensch täglich braucht und wie hoch der optimale Serumspiegel sein sollte, um Krankheiten zu verhindern [1]:
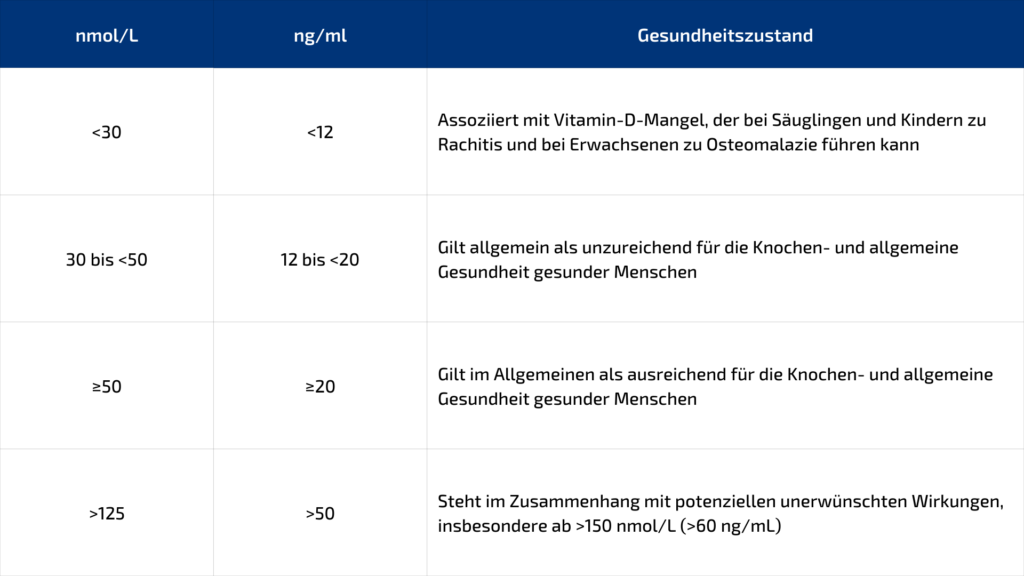
Institute of Medicine. Dietary Reference Intakes for Calcium and Vitamin D. Washington, D.C.: National Academies Press, 2010.
RDA: Die empfohlene Tagesdosis für Erwachsene ab 19 Jahren beträgt 600 IE (15 mcg) täglich für Männer und Frauen. Für Erwachsene über 70 Jahre 800 IE (20 mcg) täglich.
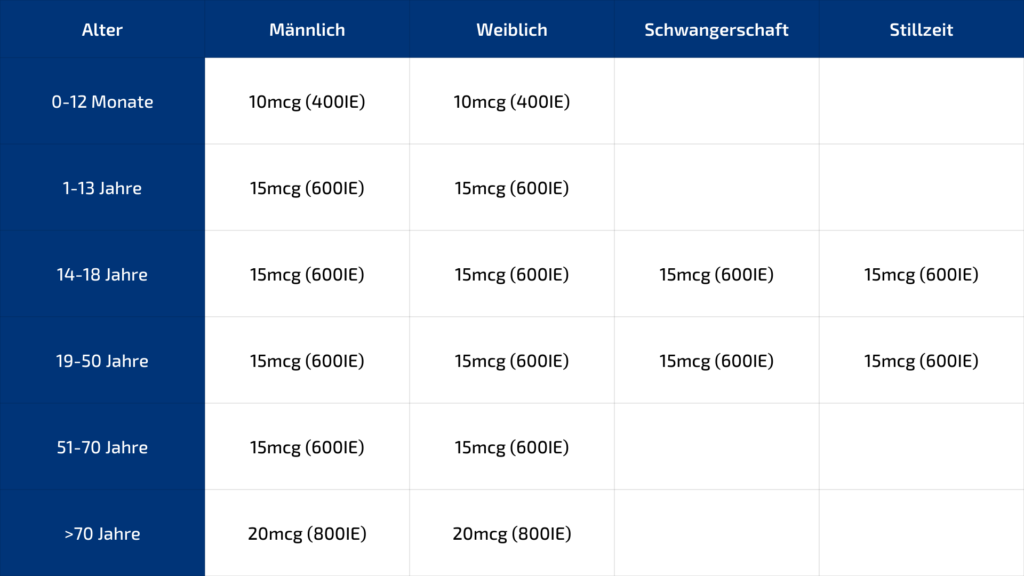
Institute of Medicine. Dietary Reference Intakes for Calcium and Vitamin D. Washington, D.C.: National Academies Press, 2010.
Die NHANES-Daten ergaben, dass die durchschnittliche Vitamin-D-Aufnahme aus Lebensmitteln und Nahrungsergänzungsmitteln bei Frauen im Alter von 51 bis 71 Jahren 308 IE täglich betrug, aber nur 140 IE allein aus Lebensmitteln (einschließlich angereicherter Produkte). [1]
Weltweit haben schätzungsweise 1 Milliarde Menschen einen unzureichenden Vitamin-D-Spiegel im Blut. Mangelerscheinungen sind in allen Ethnien und Altersgruppen zu finden. [2-4]
In den Industrieländern beobachten Ärzte das Wiederauftreten von Rachitis, einer knochenschwächenden Krankheit, die durch die Vitamin-D-Anreicherung weitgehend ausgerottet werden konnte. [5-7]
Das Institute of Medicine (IOM) veröffentlichte im November 2010 Empfehlungen zur Erhöhung der täglichen Vitamin-D-Zufuhr für Kinder und Erwachsene in den USA und Kanada auf 600 IU pro Tag. In dem Bericht wurde auch die Obergrenze von 2.000 auf 4.000 IE pro Tag angehoben. [1]
Obwohl einige Gruppen, wie z. B. die Endocrine Society, 1.500 bis 2.000 IE täglich empfehlen, um einen angemessenen Vitamin-D-Serumspiegel zu erreichen, war das IOM der Ansicht, dass es nicht genügend Beweise für einen kausalen Zusammenhang zwischen Vitamin D und dem gesundheitlichen Nutzen außer für die Knochengesundheit gibt. [1,81]

Vitamin D und die Gesundheit
Die Rolle von Vitamin D bei der Krankheitsvorbeugung ist ein beliebtes Forschungsgebiet. Es gibt doch allerdings noch keine eindeutigen Antworten auf die Frage, welchen Nutzen die Einnahme von höheren Dosen Vitamin D (über die RDA hinaus) hat.
Obwohl Beobachtungsstudien einen starken Zusammenhang mit einem geringeren Auftreten bestimmter Krankheiten in Bevölkerungsgruppen sonnigere Klimazonen sehen, sind klinische Studien, in denen Menschen Vitamin-D-Präparate verabreicht werden, um eine bestimmte Krankheit zu beeinflussen, noch nicht schlüssig.
Dies kann auf unterschiedliche Studiendesigns, unterschiedliche Absorptionsraten von Vitamin D in verschiedenen Bevölkerungsgruppen und unterschiedliche Dosierungen, die den Teilnehmern verabreicht wurden, zurückzuführen sein.
Nachfolgend erfährst du mehr über die Forschungsergebnisse zu Vitamin D im Zusammenhang mit Krankheiten und Gesundheitszuständen:
Knochengesundheit und Muskelkraft
Mehrere Studien bringen niedrige Vitamin-D-Blutspiegel mit einem erhöhten Risiko für Knochenbrüche bei älteren Erwachsenen in Verbindung. Einige Studien deuten darauf hin, dass eine Vitamin-D-Supplementierung in bestimmten Mengen solchen Frakturen vorbeugen kann, während andere dies nicht tun. [8-11]
In einer Metaanalyse von 12 randomisierten, kontrollierten Studien, an denen mehr als 42 000 Menschen über 65 Jahren (überwiegend Frauen) teilnahmen, wurde die Vitamin-D-Supplementierung mit oder ohne Kalzium sowie mit Kalzium oder einem Placebo untersucht. [12]
Die Forscher fanden heraus, dass eine höhere Zufuhr von Vitamin-D-Präparaten (etwa 500-800 IE pro Tag) die Zahl der Hüft- und Wirbelsäulenfrakturen um etwa 20 % verringerte. Eine niedrigere Zufuhr (400 IE oder weniger) brachte keine Vorteile bei der Vorbeugung von Frakturen. [12]
Eine systematische Übersichtsarbeit untersuchte die Wirkung von Vitamin-D-Präparaten (mit oder ohne Kalzium) auf die Prävention von Hüftfrakturen (primäres Ergebnis) und Frakturen jeglicher Art (sekundäres Ergebnis) bei älteren Männern und postmenopausalen Frauen im Alter von 65+ Jahren. [13]
Die Studie umfasste 53 klinische Studien mit 91.791 Teilnehmern, die unabhängig oder in einem Pflegeheim/Krankenhaus lebten. Es wurde kein starker Zusammenhang zwischen der alleinigen Einnahme von Vitamin-D-Präparaten und der Vorbeugung von Frakturen jeglicher Art festgestellt. Es wurde jedoch ein geringer Schutzeffekt vor allen Arten von Knochenbrüchen festgestellt, wenn Vitamin D zusammen mit Kalzium eingenommen wurde. In allen Studien wurden Vitamin-D-Präparate mit einem Gehalt von 800 IU oder weniger verwendet. [13]
Die doppelblinde, placebokontrollierte, randomisierte Studie VITamin D and OmegA-3 TriaL (VITAL) mit 25.871 Frauen und Männern im Alter von 55+ bzw. 50+ Jahren ergab keine schützende Wirkung von Vitamin-D-Präparaten auf Knochenfrakturen. [79]
Die Teilnehmer waren zu Beginn der Studie gesund – repräsentativ für die Allgemeinbevölkerung und nicht aufgrund einer geringen Knochenmasse, Osteoporose oder eines Vitamin-D-Mangels ausgewählt – und erhielten über einen Zeitraum von etwa fünf Jahren täglich entweder 2.000 IE Vitamin D oder ein Placebo. Vitamin D führte nicht zu einer Verringerung der Häufigkeit von Hüft- oder Wirbelsäulenfrakturen oder von jeglichen anderen Knochenbrüchen insgesamt. [79]
Vitamin D kann dazu beitragen, die Muskelkraft zu erhöhen, indem es die Muskelfasern erhält. Das wiederum hilft, Stürze zu verhindern – eines der häufigsten Problemen bei älteren Menschen, welches zu erheblichen Behinderungen und zum Tod führen kann. [14-16]
Eine kombinierte Analyse mehrerer Studien ergab, dass die Einnahme von 700 bis 1.000 IE Vitamin D pro Tag das Sturzrisiko um 19 % senkte, während die Einnahme von 200 bis 600 IE pro Tag keinen solchen Schutz bot. Die VITAL-Studie ergab jedoch nicht, dass die tägliche Einnahme von 2 000 IE Vitamin D im Vergleich zu einer Placebopille das Sturzrisiko verringert. [80]
Obwohl die tägliche Einnahme von bis zu 800 IE Vitamin D bei einigen älteren Erwachsenen der Knochengesundheit zugutekommen kann, ist bei sehr hoch dosierten Präparaten Vorsicht geboten.
In einer klinischen Studie, in der Frauen über 70 Jahre fünf Jahre lang einmal jährlich 500.000 IE Vitamin D erhielten, war das Sturzrisiko um 15 % und das Frakturrisiko um 26 % höher als bei Frauen, die ein Placebo erhielten. [18]
Es wurde spekuliert, dass die Übersättigung des Körpers mit einer sehr hohen Dosis zu niedrigeren Blutspiegeln der aktiven Form von Vitamin D geführt haben könnte. Die wäre bei kleineren, häufigeren Dosen möglicherweise nicht der Fall gewesen. [13]
JoAnn Manson, MD, DrPH, Leiterin der VITAL-Hauptstudie und Mitverfasserin des Berichts über Frakturen, kommentierte:
“Wir kommen zu dem Schluss, dass eine Vitamin-D-Supplementierung in der allgemein gesunden US-Bevölkerung mittlerer und älterer Erwachsener das Risiko von Frakturen oder Stürzen nicht verringert. Dies deutet darauf hin, dass für die Knochengesundheit und die Sturzprävention nur geringe bis mäßige Mengen an Vitamin D erforderlich sind, die von den meisten in der Gemeinschaft lebenden Erwachsenen erreicht werden. Natürlich sollte ein Vitamin-D-Mangel immer behandelt werden und einige Hochrisikopatienten mit Malabsorptionssyndromen, Osteoporose oder der Einnahme von Medikamenten, die den Vitamin-D-Stoffwechsel beeinträchtigen, werden von einer Supplementierung profitieren.” [79]
Krebs
Vor fast 30 Jahren stellten Forscher einen interessanten Zusammenhang zwischen den Todesfällen durch Dickdarmkrebs und dem geografischen Standort fest: Menschen, die in höheren Breitengraden lebten, z.B. im Norden der USA, hatten eine höhere Sterblichkeitsrate bei Darmkrebs als Menschen, die näher am Äquator lebten. [19]
Viele wissenschaftliche Hypothesen über Vitamin D und Krankheiten stammen aus Studien, in denen Sonneneinstrahlung und Krankheitsraten in verschiedenen Ländern verglichen wurden. Diese Studien können ein guter Ausgangspunkt für weitere Untersuchungen sein, liefern aber nicht die endgültigsten Informationen.
In höheren Breitengraden ist die UVB-Strahlung der Sonne schwächer, was wiederum dazu führt, dass die Vitamin-D-Blutspiegel der Menschen in diesen Regionen tendenziell niedriger sind. Dies führte zu der Hypothese, dass ein niedriger Vitamin-D-Spiegel das Darmkrebsrisiko erhöhen könnte. [3]
Tier- und Laborstudien haben ergeben, dass Vitamin D die Entstehung von Tumoren hemmen und das Wachstum bereits vorhandener Tumoren (einschließlich derjenigen in Brust, Eierstöcken, Dickdarm, Prostata und Gehirn), verlangsamen kann. Beim Menschen zeigen epidemiologische Studien, dass ein höherer Vitamin-D-Serumspiegel mit einer deutlich niedrigeren Rate an Dickdarm-, Bauchspeicheldrüsen-, Prostata- und anderen Krebserkrankungen einhergeht, wobei die Beweise für Dickdarmkrebs am stärksten sind. [20-32]
In klinischen Studien wurde jedoch kein einheitlicher Zusammenhang festgestellt:
In der Women’s Health Initiative-Studie, in der rund 36.000 Frauen durchschnittlich sieben Jahre lang beobachtet wurden, konnte bei Frauen, die täglich 400 IE Vitamin D und 1.000 mg Kalzium zu sich nahmen, im Vergleich zu Frauen, die ein Placebo erhielten, keine Verringerung des Dickdarm- oder Brustkrebsrisikos festgestellt werden. [33,34]
Die Studie wies auf folgende Einschränkungen hin:
- Die relativ niedrige Vitamin-D-Dosis.
- Einige Personen in der Placebogruppe entschieden sich für die zusätzliche Einnahme von Kalzium- und Vitamin-D-Ergänzungspräparaten, wodurch die Unterschiede zwischen der Placebogruppe und der Ergänzungsgruppe minimiert wurde.
- Etwa ein Drittel der Frauennahmen ihre Vitamin D Dosis nicht ein.
- Sieben Jahre sind möglicherweise zu kurz, um eine Verringerung des Krebsrisikos zu erwarten. [35,36]
In einer großen klinischen Studie mit der Bezeichnung „VITamin D and OmegA-3 TriaL (VITAL)“ nahmen 25.871 Männer und Frauen im Alter von über 50 Jahren, die zu Beginn der Studie keine Krebserkrankung aufwiesen, über einen Zeitraum von durchschnittlich fünf Jahren täglich entweder ein Vitamin-D-Präparat mit 2.000 IE oder ein Placebo ein.
Die Ergebnisse zeigten keine signifikant unterschiedlichen Raten von Brust-, Prostata- und Darmkrebs zwischen der Vitamin-D- und der Placebo-Gruppe. Die Autoren wiesen darauf hin, dass ein längerer Nachbeobachtungszeitraum erforderlich wäre, um die potenziellen Auswirkungen der Supplementierung besser beurteilen zu können, da die Entwicklung vieler Krebsarten mindestens 5-10 Jahre dauert. [37]
Obwohl Vitamin D offenbar kein wesentlicher Faktor für die Verringerung der Krebsinzidenz ist, deuten Hinweise – auch aus randomisierten Studien – darauf hin, dass ein höherer Vitamin-D-Status das Überleben im Falle einer Krebserkrankung verbessern kann.
In der VITAL-Studie wurde bei denjenigen, die Vitamin D einnahmen, eine niedrigere Sterblichkeitsrate bei Krebs beobachtet, und dieser Vorteil schien sich im Laufe der Zeit nach Beginn der Vitamin-D-Einnahme zu verstärken. [38]
Eine Meta-Analyse randomisierter Vitamin-D-Studien, zu der auch die VITAL-Studie gehörte, ergab ein um 13 % statistisch signifikant niedrigeres Krebssterblichkeitsrisiko bei denjenigen, die Vitamin D einnahmen, im Vergleich zu Placebo. [38] Diese Ergebnisse stimmen mit Beobachtungsdaten überein, die darauf hindeuten, dass Vitamin D eine stärkere Wirkung auf das Fortschreiten der Krebserkrankung als auf die Krebsinzidenz haben könnte.
Herzkrankheiten
Das Herz ist im Grunde ein großer Muskel. Wie die Skelettmuskulatur verfügt es über Rezeptoren für Vitamin D. [39]
Immun- und Entzündungszellen, die bei Herz-Kreislauf-Erkrankungen wie Atherosklerose eine Rolle spielen, werden durch Vitamin D reguliert. [40]
Vitamin D trägt auch dazu bei, die Arterien flexibel und entspannt zu halten, was wiederum hilft, hohen Blutdruck zu kontrollieren. [41]
In der Health Professionals Follow-up Study wurden fast 50.000 gesunde Männer 10 Jahre lang beobachtet. [42] Diejenigen mit den niedrigen Vitamin-D-Werten hatten ein doppelt so hohes Risiko, einen Herzinfarkt zu erleiden, als die Männer mit den höheren Werten. Metaanalysen epidemiologischer Studien haben ergeben, dass Menschen mit niedrigen Vitamin-D-Serumspiegeln ein deutlich höheres Risiko für Schlaganfälle und andere Herzerkrankungen haben, als Menschen mit höheren Spiegeln. [40;43-46]
Es wurde jedoch nicht festgestellt, dass die Einnahme von Vitamin-D-Präparaten das kardiovaskuläre Risiko verringert. Eine Metaanalyse von 51 klinischen Studien konnte nicht nachweisen, dass eine Vitamin-D-Supplementierung das Risiko für Herzinfarkt, Schlaganfall oder Todesfälle durch Herz-Kreislauf-Erkrankungen senkt. [37]
Die VITAL-Studie kam zu demselben Ergebnis. Sie verfolgte 25.871 Männer und Frauen ohne Herz-Kreislauf-Erkrankungen, die über einen Zeitraum von durchschnittlich fünf Jahren täglich entweder ein Vitamin-D-Präparat mit 2.000 IE oder ein Placebo einnahmen. Es wurde kein Zusammenhang zwischen der Einnahme der Präparate und einem geringeren Risiko für schwerwiegende kardiovaskuläre Ereignisse (Herzinfarkt, Schlaganfall oder Tod durch kardiovaskuläre Ursachen) im Vergleich zur Placebogruppe festgestellt. [37]
Typ-2-Diabetes
Ein Vitamin-D-Mangel kann sich negativ auf die biochemischen Vorgänge auswirken, die zur Entwicklung von Typ-2-Diabetes (T2DM) führen – einschließlich einer Beeinträchtigung der Betazellfunktion in der Bauchspeicheldrüse, Insulinresistenz und Entzündungen. Prospektive Beobachtungsstudien haben gezeigt, dass höhere Vitamin-D-Blutspiegel mit einer geringeren T2DM-Rate verbunden sind. [48]
Im Rahmen der Nurses’ Health Study wurden mehr als 83.000 Frauen, die zu Beginn der Studie keinen Diabetes hatten, hinsichtlich der Entwicklung eines T2DM beobachtet. Die Zufuhr von Vitamin D und Kalzium aus der Ernährung und aus Nahrungsergänzungsmitteln wurde während der gesamten 20-jährigen Studie untersucht. [49]
Die Forscher fanden heraus, dass das T2DM Risiko um 13 % geringer war, wenn man die Frauen mit den hohen Vitamin D Dosen mit den Frauen mit den niedrigen Dosen verglich. [49]
Der Effekt war sogar noch stärker, wenn Vitamin D mit Kalzium kombiniert wurde: Das Risiko für T2DM war bei Frauen mit den hohen Dosen von Kalzium und Vitamin D aus Nahrungsergänzungsmitteln (>1.200 mg, >800 IE täglich) im Vergleich zur niedrigeren Dosis (<600 mg, 400 IE) um 33 % geringer. [49]
In einer randomisierten klinischen Studie erhielten 2.423 Erwachsene mit Prädiabetes zwei Jahre lang täglich entweder 4.000 IE Vitamin D oder ein Placebo. Die meisten Teilnehmer wiesen zu Beginn der Studie keinen Vitamin-D-Mangel auf. Nach zwei Jahren betrugen die Vitamin-D-Blutspiegel in der Supplement- bzw. Placebogruppe 54,3 ng/ml bzw. 28,2 ng/ml. Doch wurden bei der Nachbeobachtung nach 2,5 Jahren keine signifikanten Unterschiede bei den T2DM-Raten festgestellt. [50]
Die Autoren merkten an, dass eine fehlende Wirkung von Vitamin D möglicherweise darauf zurückzuführen war, dass die meisten Teilnehmer Vitamin-D-Blutspiegel im Normalbereich von über 20 ng/ml aufwiesen – was als akzeptabler Wert zur Verringerung von Gesundheitsrisiken gilt.
Bemerkenswert ist, dass bei den Teilnehmern, die zu Beginn der Studie niedrige Vitamin-D-Blutwerte aufwiesen, eine Vitamin-D-Supplementierung das Diabetesrisiko verringerte. Dies steht im Einklang mit dem wichtigen Konzept, dass die Einnahme von zusätzlichem Vitamin D möglicherweise nicht denjenigen zugutekommt, die bereits einen angemessenen Blutspiegel haben, sondern denjenigen, deren Blutspiegel anfangs niedrig war. [50]
Funktion des Immunsystems
Die Rolle von Vitamin D bei der Regulierung des Immunsystems hat Wissenschaftler dazu veranlasst, zwei parallele Forschungswege zu verfolgen: Trägt Vitamin-D-Mangel zur Entwicklung von Multipler Sklerose, Typ-1-Diabetes und anderen so genannten “Autoimmunkrankheiten” bei, bei denen das körpereigene Immunsystem seine eigenen Organe und Gewebe angreift?
Und könnten Vitamin-D-Präparate dazu beitragen, die körpereigenen Abwehrkräfte zu stärken, um Infektionskrankheiten wie Tuberkulose und saisonale Grippe zu bekämpfen?
Multiple Sklerose
Die Häufigkeit der Multiplen Sklerose (MS) nimmt sowohl in den Industrieländern als auch in den Entwicklungsländern zu, wobei die Ursache unklar ist. Es wurde jedoch festgestellt, dass die genetische Veranlagung einer Person sowie Umweltfaktoren, einschließlich unzureichender Vitamin-D- und UVB-Exposition, das Risiko erhöhen. [51]
Vor über 40 Jahren wurde erstmals vorgeschlagen, dass Vitamin D eine Rolle bei der MS spielen könnte, da damals beobachtet wurde, dass die MS-Raten weit nördlich (oder weit südlich) des Äquators viel höher waren als in sonnigeren Klimazonen und dass geografische Regionen mit einer fischreichen Ernährung niedrigere MS-Raten aufwiesen. [52]
Eine prospektive Studie über die Aufnahme von Vitamin D ergab, dass Frauen, die täglich mehr als 400 IE zu sich nahmen, ein um 40 % geringeres Risiko für MS aufwiesen. [53]
In einer Studie unter gesunden jungen Erwachsenen in den USA hatten weiße Männer und Frauen mit hohen Vitamin-D-Serumspiegeln ein um 62 % geringeres Risiko, an MS zu erkranken, als diejenigen mit niedrigen Vitamin-D-Werten. [54]
In der Studie wurde dieser Effekt bei schwarzen Männern und Frauen nicht festgestellt, was möglicherweise daran lag, dass es weniger schwarze Studienteilnehmer gab und die meisten von ihnen niedrige Vitamin-D-Werte aufwiesen, so dass es schwieriger ist, einen Zusammenhang zwischen Vitamin D und MS festzustellen, falls ein solcher besteht. [54]
Eine andere prospektive Studie an jungen Erwachsenen aus Schweden ergab ebenfalls ein um 61 % geringeres MS-Risiko bei hohen Vitamin-D-Spiegeln.[55]
Eine prospektive Studie an jungen finnischen Frauen ergab, dass niedrige Vitamin-D-Spiegel mit einem um 43 % erhöhten MS-Risiko verbunden waren. [56]
In prospektiven Studien mit MS-Patienten wurden höhere Vitamin-D-Spiegel mit einer geringeren Krankheitsaktivität und einem geringeren Fortschreiten der Erkrankung in Verbindung gebracht. [57,58]
Während mehrere klinische Studien zur Untersuchung von Vitamin D als Behandlungsmethode bei MS-Patienten laufen, gibt es keine klinischen Studien zur Vorbeugung von MS, wahrscheinlich weil MS eine seltene Krankheit ist und die Studie groß und von langer Dauer sein müsste. Insgesamt deuten die derzeitigen Erkenntnisse darauf hin, dass ein niedriger Vitamin-D-Spiegel eine ursächliche Rolle bei MS spielen könnte. Wenn dies der Fall ist, könnten etwa 40 % der Fälle durch die Behebung eines Vitamin-D-Mangels verhindert werden. [59]
Diese Schlussfolgerung wird durch jüngste Hinweise darauf, dass genetisch bedingte niedrige Vitamin-D-Spiegel ein höheres Risiko für Multiple Sklerose vorhersagen, noch erheblich verstärkt.
Typ-1-Diabetes
Dies ist zwar größtenteils auf genetische Unterschiede zurückzuführen, aber einige Studien deuten darauf hin, dass die T1D-Raten in sonnigeren Gegenden niedriger sind.
Erste Hinweise darauf, dass Vitamin D bei T1D eine Rolle spielen könnte, stammen aus einer 30-jährigen Studie, in der mehr als 10.000 finnische Kinder von Geburt an beobachtet wurden: Kinder, die im Säuglingsalter regelmäßig Vitamin-D-Präparate erhielten, hatten ein fast 90 % geringeres Risiko, an Typ-1-Diabetes zu erkranken, als Kinder, die keine Präparate erhielten. [61]
Mehrere Studien, die den Zusammenhang zwischen Vitamin D in der Ernährung oder Versuchen zur Vitamin-D-Supplementierung bei Kindern mit hohem T1D-Risiko untersuchten, haben jedoch gemischte und nicht schlüssige Ergebnisse geliefert. Etwa 40 % der T1D-Fälle beginnen im Erwachsenenalter. [62]
Eine prospektive Studie unter gesunden jungen Erwachsenen in den USA ergab, dass weiße Personen mit hohen Vitamin-D-Spiegeln ein um 44 % geringeres Risiko hatten, im Erwachsenenalter an T1D zu erkranken, als Personen mit niedrigen Spiegeln. [63]
Es wurden keine randomisierten kontrollierten Studien zu Vitamin D und T1D im Erwachsenenalter durchgeführt, und es ist nicht klar, ob sie überhaupt durchführbar wären. In diesem Bereich ist weitere Forschung erforderlich.
Grippe und Erkältung
Mehr als 20 Jahre nach dieser ersten Hypothese veröffentlichten mehrere Wissenschaftler eine Arbeit, in der sie vorschlugen, dass Vitamin D der saisonale Stimulus sein könnte. [65] Sie führen unter anderem folgende Beweise an:
- Der Vitamin-D-Spiegel ist in den Wintermonaten am niedrigsten. [65]
- Die aktive Form von Vitamin D dämpft die schädliche Entzündungsreaktion einiger weißer Blutkörperchen, während es gleichzeitig die Produktion von Proteinen zur Bekämpfung von Mikroben durch die Immunzellen ankurbelt. [65]
- Kinder, die an Rachitis (durch Vitamin D Mangel) leiden, haben ein höheres Risiko für Atemwegsinfektionen, während Kinder, die dem Sonnenlicht ausgesetzt sind, anscheinend weniger Atemwegsinfektionen haben. [65]
- Erwachsene mit niedrigem Vitamin-D-Spiegel geben häufiger an, in letzter Zeit Husten, Erkältungen oder Infektionen der oberen Atemwege gehabt zu haben. [66]
- In einer randomisierten, kontrollierten Studie an japanischen Schulkindern wurde untersucht, ob die tägliche Einnahme von Vitamin-D-Präparaten die saisonale Grippe verhindern kann. [67] Die Studie verfolgte fast 340 Kinder vier Monate lang während des Höhepunkts der Wintergrippesaison.
Die Hälfte der Studienteilnehmer erhielt Tabletten, die 1.200 IE Vitamin D enthielten; die andere Hälfte erhielt Placebopillen. Die Forscher stellten fest, dass die Influenzarate des Typs A in der Vitamin-D-Gruppe um etwa 40 % niedriger waren als in der Placebogruppe. Bei den Influenzaraten des Typs B gab es keinen signifikanten Unterschied. [67]
Obwohl randomisierte, kontrollierte Studien, die das Potenzial von Vitamin D zur Vorbeugung anderer akuter Atemwegsinfektionen untersuchten, gemischte Ergebnisse lieferten, deutet eine große Metaanalyse der Daten einzelner Teilnehmer darauf hin, dass eine tägliche oder wöchentliche Vitamin-D-Supplementierung das Risiko für akute Atemwegsinfektionen senkt. Dieser Effekt war besonders ausgeprägt bei Personen mit hohem Vitamin-D-Mangel. [68]
Die Ergebnisse dieser großen Meta-Analyse haben die Möglichkeit aufgeworfen, dass ein niedriger Vitamin-D-Spiegel auch das Risiko oder den Schweregrad einer Infektion mit dem neuen Coronavirus 2019 (COVID-19) erhöhen kann. [68]
Obwohl es keine direkten Beweise zu diesem Thema gibt, weil es sich um eine so neue Krankheit handelt, ist es aus diesem und anderen Gründen sinnvoll, einen niedrigen Vitamin-D-Spiegel zu vermeiden. Wenn also Grund zu der Annahme besteht, dass der Vitamin-D-Spiegel niedrig sein könnte, z.B. bei dunkler Haut oder eingeschränkter Sonnenexposition, ist die Einnahme eines Nahrungsergänzungsmittels von 1.000 oder 2.000 IE pro Tag sinnvoll. Diese Menge ist heute Bestandteil vieler Standard-Multivitaminpräparate. [68]
Bevor wir endgültig sagen können, dass Vitamin D vor Grippe und anderen akuten Atemwegsinfektionen schützt, sind weitere Untersuchungen erforderlich.
Tuberkulose
Mehr als 20 Jahre nach dieser ersten Hypothese veröffentlichten mehrere Wissenschaftler eine Arbeit, in der sie vorschlugen, dass Vitamin D der saisonale Stimulus sein könnte. [65] Sie führen unter anderem folgende Beweise an:
- Der Vitamin-D-Spiegel ist in den Wintermonaten am niedrigsten. [65]
- Die aktive Form von Vitamin D dämpft die schädliche Entzündungsreaktion einiger weißer Blutkörperchen, während es gleichzeitig die Produktion von Proteinen zur Bekämpfung von Mikroben durch die Immunzellen ankurbelt. [65]
- Kinder, die an Rachitis (durch Vitamin D Mangel) leiden, haben ein höheres Risiko für Atemwegsinfektionen, während Kinder, die dem Sonnenlicht ausgesetzt sind, anscheinend weniger Atemwegsinfektionen haben. [65]
- Erwachsene mit niedrigem Vitamin-D-Spiegel geben häufiger an, in letzter Zeit Husten, Erkältungen oder Infektionen der oberen Atemwege gehabt zu haben. [66]
- In einer randomisierten, kontrollierten Studie an japanischen Schulkindern wurde untersucht, ob die tägliche Einnahme von Vitamin-D-Präparaten die saisonale Grippe verhindern kann. [67] Die Studie verfolgte fast 340 Kinder vier Monate lang während des Höhepunkts der Wintergrippesaison.
Die Hälfte der Studienteilnehmer erhielt Tabletten, die 1.200 IE Vitamin D enthielten; die andere Hälfte erhielt Placebopillen. Die Forscher stellten fest, dass die Influenzarate des Typs A in der Vitamin-D-Gruppe um etwa 40 % niedriger waren als in der Placebogruppe. Bei den Influenzaraten des Typs B gab es keinen signifikanten Unterschied. [67]
Obwohl randomisierte, kontrollierte Studien, die das Potenzial von Vitamin D zur Vorbeugung anderer akuter Atemwegsinfektionen untersuchten, gemischte Ergebnisse lieferten, deutet eine große Metaanalyse der Daten einzelner Teilnehmer darauf hin, dass eine tägliche oder wöchentliche Vitamin-D-Supplementierung das Risiko für akute Atemwegsinfektionen senkt. Dieser Effekt war besonders ausgeprägt bei Personen mit hohem Vitamin-D-Mangel. [68]
Die Ergebnisse dieser großen Meta-Analyse haben die Möglichkeit aufgeworfen, dass ein niedriger Vitamin-D-Spiegel auch das Risiko oder den Schweregrad einer Infektion mit dem neuen Coronavirus 2019 (COVID-19) erhöhen kann. [68]
Obwohl es keine direkten Beweise zu diesem Thema gibt, weil es sich um eine so neue Krankheit handelt, ist es aus diesem und anderen Gründen sinnvoll, einen niedrigen Vitamin-D-Spiegel zu vermeiden. Wenn also Grund zu der Annahme besteht, dass der Vitamin-D-Spiegel niedrig sein könnte, z.B. bei dunkler Haut oder eingeschränkter Sonnenexposition, ist die Einnahme eines Nahrungsergänzungsmittels von 1.000 oder 2.000 IE pro Tag sinnvoll. Diese Menge ist heute Bestandteil vieler Standard-Multivitaminpräparate. [68]
Bevor wir endgültig sagen können, dass Vitamin D vor Grippe und anderen akuten Atemwegsinfektionen schützt, sind weitere Untersuchungen erforderlich.
Andere Autoimmunerkrankungen
Die Vitamin-D- und Omega-3-Studie (VITAL) ergab, dass die Einnahme von Vitamin D Supplementen (2.000 IE/Tag) über einen Zeitraum von fünf Jahren oder von Vitamin-D-Ergänzungspräparaten in Kombination mit Omega-3-Fettsäuren aus dem Meer (1.000 mg/Tag) das Auftreten von Autoimmunerkrankungen im Vergleich zu einem Placebo um etwa 22 % verringerte. [78]
Zu den beobachteten Autoimmunkrankheiten gehörten rheumatoide Arthritis, Psoriasis, Polymyalgia rheumatica und Autoimmunerkrankungen der Schilddrüse (Hashimoto-Thyreoiditis, Morbus Basedow).
Die Dosierung in diesen Nahrungsergänzungsmitteln sind weiterhin verfügbar und werden im Allgemeinen gut vertragen. Die Autoren empfahlen zusätzliche Studien, um die Wirksamkeit des Nahrungsergänzungsmittels in jüngeren Bevölkerungsgruppen und bei Personen mit einem hohen Risiko für Autoimmunerkrankungen zu testen. [78]
Senkung der Streblichkeitsrate
Ein vielversprechender Bericht in den Archives of Internal Medicine legt nahe, dass die Einnahme von Vitamin-D-Präparaten die Gesamtsterblichkeitsrate senken kann:
Eine kombinierte Analyse mehrerer Studien ergab, dass die Einnahme von Vitamin-D-Präparaten mit einer statistisch signifikanten Verringerung der Sterblichkeitsrate aus jeglicher Ursache um 7 % verbunden war. [72]
Bei der Analyse wurden die Ergebnisse von 18 randomisierten, kontrollierten Studien mit insgesamt fast 60.000 Studienteilnehmern berücksichtigt. Die meisten der Studienteilnehmer nahmen über einen Zeitraum von durchschnittlich fünf Jahren täglich zwischen 400 und 800 IE Vitamin D ein. [72]
Dabei ist zu beachten, dass diese Analyse mehrere Einschränkungen aufweist. Vor allem die Tatsache, dass die einbezogenen Studien nicht darauf ausgerichtet waren, die Sterblichkeit im Allgemeinen oder bestimmte Todesursachen zu untersuchen. [72]
Eine kürzlich durchgeführte Meta-Analyse deutet darauf hin, dass diese Verringerung der Sterblichkeit vor allem auf eine Verringerung der Krebssterblichkeit zurückzuführen ist. [38]
Bevor allgemeine Aussagen über Vitamin D und Sterblichkeit gemacht werden können, sind dennoch weitere Untersuchungen erforderlich. [73]
Ultraviolettes Licht
Vitamin D3 kann durch eine chemische Reaktion in der menschlichen Haut gebildet werden, wenn ein Steroid namens 7-Dehydrocholesterin durch UVB-Licht oder so genannte „Bräunungsstrahlen“ der Sonne abgebaut wird. Die Menge des absorbierten Vitamins kann sehr unterschiedlich sein. [76]
Die folgenden Bedingungen verringern die Exposition gegenüber UVB-Licht und damit die Vitamin D Aufnahme:
- Verwendung von Sonnenschutzmitteln. Richtig aufgetragene Sonnenschutzmittel können die Vitamin-D-Aufnahme um mehr als 90 % verringern. [76]
- Das Tragen von Kleidung, die die Haut vollständig bedeckt. [76]
- Wenig Zeit im Freien verbringen. [76]
- Dunklere Hauttöne aufgrund eines höheren Anteils des Pigments Melanin, das als eine Art natürlicher Sonnenschutz wirkt. [77]
- Das Alter: der 7-Dehydrocholesterinspiegel sinkt mit dem Alter und die Haut verändert sich. [77]
- Aufenthalt vorrangig in Innenräumen [76]
- Bestimmte Jahreszeiten und Leben in nördlichen Breitengraden über dem Äquator, wo das UVB-Licht schwächer ist. [76]
- In der nördlichen Hemisphäre können Menschen, die in Boston (USA), Edmonton (Kanada) und Bergen (Norwegen) leben, 4-6 Monate im Jahr nicht genügend Vitamin D aus der Sonne gewinnen. [76]
- Auf der Südhalbkugel können die Bewohner von Buenos Aires (Argentinien) und Kapstadt (Südafrika) in den Wintermonaten (Juni bis August) weit weniger Vitamin D aus der Sonne gewinnen als in den Frühlings- und Sommermonaten. [76]
- Der Körper speichert Vitamin D aus der sommerlichen Sonneneinstrahlung, aber es muss für viele Monate reichen. Im Spätwinter leiden viele Menschen in diesen höheren Breitengraden an einem Mangel. [77]
Da ultraviolette Strahlen Hautkrebs verursachen können, ist es wichtig, übermäßige Sonnenbestrahlung zu vermeiden, und im Allgemeinen sollten Solarien nicht benutzt werden. [76]
Anzeichen von Mangel und Toxizität
Vitamin D Mangel
Ein Vitamin D Mangel kann durch einen Mangel in der Ernährung, eine schlechte Absorption oder einen erhöhten Stoffwechselbedarf entstehen. Wenn jemand nicht genügend Vitamin D zu sich nimmt und sich über einen längeren Zeitraum nicht ausreichend der Sonne aussetzt, kann ein Mangel entstehen. [2-4]
Menschen, die Milch, Eier und Fisch nicht vertragen oder nicht essen, wie z. B. Menschen mit Laktoseintoleranz oder solche, die sich vegan ernähren, haben ein höheres Risiko für einen Mangel. [4]
Weitere Personen mit hohem Risiko für einen Vitamin-D-Mangel sind:
- Menschen mit entzündlichen Darmerkrankungen (Colitis ulcerosa, Morbus Crohn) oder anderen Erkrankungen, die die normale Fettverdauung stören. Vitamin D ist ein fettlösliches Vitamin, das von der Fähigkeit des Darms abhängt, Fett aus der Nahrung aufzunehmen.
- Menschen, die übergewichtig sind, haben in der Regel einen niedrigeren Vitamin-D-Spiegel im Blut. Vitamin D reichert sich im überschüssigen Fettgewebe an, steht dem Körper aber nicht ohne weiteres zur Verfügung, wenn er es braucht. Um den gewünschten Vitamin-D-Spiegel im Blut zu erreichen, kann eine höhere Dosis an Vitamin-D-Supplementierung erforderlich sein. Umgekehrt steigt der Vitamin-D-Spiegel im Blut an, wenn fettleibige Menschen Gewicht verlieren.
- Menschen, die sich einer Magenbypass-Operation unterzogen haben, bei der in der Regel der obere Teil des Dünndarms, in dem Vitamin D absorbiert wird, entfernt wird.
Erkrankungen, die auf einen lang anhaltenden Vitamin-D-Mangel zurückzuführen sind:
- Rachitis: Eine Erkrankung von Säuglingen und Kindern mit weichen Knochen und Skelettdeformationen, die durch die fehlende Aushärtung des Knochengewebes verursacht wird. [5-7]
- Osteomalazie: Ein Zustand bei Erwachsenen, der durch schwache und weiche Knochen verursacht wird und durch Nahrungsergänzung rückgängig gemacht werden kann. Dies unterscheidet sich von der Osteoporose, bei der die Knochen porös und brüchig sind und der Zustand irreversibel ist. [3]
Vitamin D Toxizität
Es wird empfohlen, keine täglichen Vitamin D Dosen mit mehr als 4.000 IE einzunehmen – außer unter ärztlicher Aufsicht.
Symptome der Toxizität:
- Anorexie
- Gewichtsabnahme
- Unregelmäßiger Herzschlag
- Verhärtung der Blutgefäße und des Gewebes aufgrund eines erhöhten Kalziumspiegels im Blut, was zu einer Schädigung von Herz und Nieren führen kann
Referenzen
- Institute of Medicine. Dietary Reference Intakes for Calcium and Vitamin D. Washington, D.C.: National Academies Press, 2010.
- Holick MF. Vitamin D deficiency. New England Journal of Medicine. 2007 Jul 19;357(3):266-81.
- Gordon CM, DePeter KC, Feldman HA, Grace E, Emans SJ. Prevalence of vitamin D deficiency among healthy adolescents. Archives of pediatrics & adolescent medicine. 2004 Jun 1;158(6):531-7.
- Lips PT. Worldwide status of vitamin D nutrition. The Journal of steroid biochemistry and molecular biology. 2010 Jul 1;121(1-2):297-300.
- Robinson PD, Högler W, Craig ME, Verge CF, Walker JL, Piper AC, Woodhead HJ, Cowell CT, Ambler GR. The re-emerging burden of rickets: a decade of experience from Sydney. Archives of Disease in Childhood. 2006 Jul 1;91(7):564-8.
- Kreiter SR, Schwartz RP, Kirkman Jr HN, Charlton PA, Calikoglu AS, Davenport ML. Nutritional rickets in African American breast-fed infants. The Journal of pediatrics. 2000 Aug 1;137(2):153-7.
- Misra M, Pacaud D, Petryk A, Collett-Solberg PF, Kappy M. Vitamin D deficiency in children and its management: review of current knowledge and recommendations. Pediatrics. 2008 Aug 1;122(2):398-417.
- Boonen S, Lips P, Bouillon R, Bischoff-Ferrari HA, Vanderschueren D, Haentjens P. Need for additional calcium to reduce the risk of hip fracture with vitamin D supplementation: evidence from a comparative metaanalysis of randomized controlled trials. The Journal of Clinical Endocrinology & Metabolism. 2007 Apr 1;92(4):1415-23.
- Bischoff-Ferrari HA, Willett WC, Wong JB, Giovannucci E, Dietrich T, Dawson-Hughes B. Fracture prevention with vitamin D supplementation: a meta-analysis of randomized controlled trials. Jama. 2005 May 11;293(18):2257-64.
- Cauley JA, LaCroix AZ, Wu L, Horwitz M, Danielson ME, Bauer DC, Lee JS, Jackson RD, Robbins JA, Wu C, Stanczyk FZ. Serum 25-hydroxyvitamin D concentrations and risk for hip fractures. Annals of internal medicine. 2008 Aug 19;149(4):242-50.
- Cauley JA, Parimi N, Ensrud KE, Bauer DC, Cawthon PM, Cummings SR, Hoffman AR, Shikany JM, Barrett‐Connor E, Orwoll E. Serum 25‐hydroxyvitamin D and the risk of hip and nonspine fractures in older men. Journal of Bone and Mineral Research. 2010 Mar;25(3):545-53.
- Bischoff-Ferrari HA, Willett WC, Wong JB, Stuck AE, Staehelin HB, Orav EJ, Thoma A, Kiel DP, Henschkowski J. Prevention of nonvertebral fractures with oral vitamin D and dose dependency: a meta-analysis of randomized controlled trials. Archives of internal medicine. 2009 Mar 23;169(6):551-61.
- Avenell A, Mak JC, O’Connell D. Vitamin D and vitamin D analogues for preventing fractures in post‐menopausal women and older men. Cochrane Database of Systematic Reviews. 2014(4).
- Bischoff-Ferrari HA, Dawson-Hughes B, Willett WC, Staehelin HB, Bazemore MG, Zee RY, Wong JB. Effect of vitamin D on falls: a meta-analysis. Jama. 2004 Apr 28;291(16):1999-2006.
- Broe KE, Chen TC, Weinberg J, Bischoff‐Ferrari HA, Holick MF, Kiel DP. A higher dose of vitamin D reduces the risk of falls in nursing home residents: a randomized, multiple‐dose study. Journal of the American Geriatrics Society. 2007 Feb;55(2):234-9.
- Bischoff-Ferrari HA, Orav EJ, Dawson-Hughes B. Effect of cholecalciferol plus calcium on falling in ambulatory older men and women: a 3-year randomized controlled trial. Archives of internal medicine. 2006 Feb 27;166(4):424-30.
- Bischoff-Ferrari HA, Dawson-Hughes B, Staehelin HB, Orav JE, Stuck AE, Theiler R, Wong JB, Egli A, Kiel DP, Henschkowski J. Fall prevention with supplemental and active forms of vitamin D: a meta-analysis of randomised controlled trials. BMJ. 2009 Oct 1;339:b3692.
- Sanders KM, Stuart AL, Williamson EJ, Simpson JA, Kotowicz MA, Young D, Nicholson GC. Annual high-dose oral vitamin D and falls and fractures in older women: a randomized controlled trial. Jama. 2010 May 12;303(18):1815-22.
- Garland CF, Garland FC. Do sunlight and vitamin D reduce the likelihood of colon cancer?. International journal of epidemiology. 1980 Sep 1;9(3):227-31.
- Garland CF, Gorham ED, Mohr SB, Garland FC. Vitamin D for cancer prevention: global perspective. Annals of epidemiology. 2009 Jul 1;19(7):468-83.
- McCullough ML, Zoltick ES, Weinstein SJ, Fedirko V, Wang M, Cook NR, Eliassen AH, Zeleniuch-Jacquotte A, Agnoli C, Albanes D, Barnett MJ. Circulating vitamin D and colorectal cancer risk: an international pooling project of 17 cohorts. JNCI: Journal of the National Cancer Institute. 2019 Feb 1;111(2):158-69.
- Yin L, Grandi N, Raum E, Haug U, Arndt V, Brenner H. Meta‐analysis: longitudinal studies of serum vitamin D and colorectal cancer risk. Alimentary pharmacology & therapeutics. 2009 Jul;30(2):113-25.
- Wu K, Feskanich D, Fuchs CS, Willett WC, Hollis BW, Giovannucci EL. A nested case–control study of plasma 25-hydroxyvitamin D concentrations and risk of colorectal cancer. Journal of the National Cancer Institute. 2007 Jul 18;99(14):1120-9.
- Gorham ED, Garland CF, Garland FC, Grant WB, Mohr SB, Lipkin M, Newmark HL, Giovannucci E, Wei M, Holick MF. Optimal vitamin D status for colorectal cancer prevention: a quantitative meta analysis. American journal of preventive medicine. 2007 Mar 1;32(3):210-6.
- Giovannucci E. Epidemiological evidence for vitamin D and colorectal cancer. Journal of Bone and Mineral Research. 2007 Dec;22(S2):V81-5.
- Lin J, Zhang SM, Cook NR, Manson JE, Lee IM, Buring JE. Intakes of calcium and vitamin D and risk of colorectal cancer in women. American journal of epidemiology. 2005 Apr 15;161(8):755-64.
- Huncharek M, Muscat J, Kupelnick B. Colorectal cancer risk and dietary intake of calcium, vitamin D, and dairy products: a meta-analysis of 26,335 cases from 60 observational studies. Nutrition and cancer. 2008 Dec 31;61(1):47-69.
- Bertone-Johnson ER, Chen WY, Holick MF, Hollis BW, Colditz GA, Willett WC, Hankinson SE. Plasma 25-hydroxyvitamin D and 1, 25-dihydroxyvitamin D and risk of breast cancer. Cancer Epidemiology and Prevention Biomarkers. 2005 Aug 1;14(8):1991-7.
- Garland CF, Gorham ED, Mohr SB, Grant WB, Giovannucci EL, Lipkin M, Newmark H, Holick MF, Garland FC. Vitamin D and prevention of breast cancer: pooled analysis. The Journal of steroid biochemistry and molecular biology. 2007 Mar 1;103(3-5):708-11.
- Lin J, Manson JE, Lee IM, Cook NR, Buring JE, Zhang SM. Intakes of calcium and vitamin D and breast cancer risk in women. Archives of Internal Medicine. 2007 May 28;167(10):1050-9.
- Robien K, Cutler GJ, Lazovich D. Vitamin D intake and breast cancer risk in postmenopausal women: the Iowa Women’s Health Study. Cancer causes & control. 2007 Sep 1;18(7):775-82.
- Freedman DM, Chang SC, Falk RT, Purdue MP, Huang WY, McCarty CA, Hollis BW, Graubard BI, Berg CD, Ziegler RG. Serum levels of vitamin D metabolites and breast cancer risk in the prostate, lung, colorectal, and ovarian cancer screening trial. Cancer Epidemiology and Prevention Biomarkers. 2008 Apr 1;17(4):889-94.
- Wactawski-Wende J, Kotchen JM, Anderson GL, Assaf AR, Brunner RL, O’sullivan MJ, Margolis KL, Ockene JK, Phillips L, Pottern L, Prentice RL. Calcium plus vitamin D supplementation and the risk of colorectal cancer. New England Journal of Medicine. 2006 Feb 16;354(7):684-96.
- Chlebowski RT, Johnson KC, Kooperberg C, Pettinger M, Wactawski-Wende J, Rohan T, Rossouw J, Lane D, O’Sullivan MJ, Yasmeen S, Hiatt RA. Calcium plus vitamin D supplementation and the risk of breast cancer. JNCI: Journal of the National Cancer Institute. 2008 Nov 19;100(22):1581-91.
- Holick MF. Calcium plus vitamin D and the risk of colorectal cancer. N Engl J Med. 2006; 354:2287-8; author reply 2287-8.
- Giovannucci E. Calcium plus vitamin D and the risk of colorectal cancer. N Engl J Med. 2006; 354:2287-8; author reply 2287-8.
- Manson JE, Cook NR, Lee IM, Christen W, Bassuk SS, Mora S, Gibson H, Gordon D, Copeland T, D’Agostino D, Friedenberg G. Vitamin D supplements and prevention of cancer and cardiovascular disease. New England Journal of Medicine. 2019 Jan 3;380(1):33-44.
- Keum N, Lee DH, Greenwood DC, Manson JE, Giovannucci E. Vitamin D supplementation and total cancer incidence and mortality: a meta-analysis of randomized controlled trials. Annals of Oncology. 2019 May 1;30(5):733-43.
- Giovannucci E. Expanding roles of vitamin D. J Clin Endocrinol Metab. 2009; 94:418-20.
- Norman PE, Powell JT. Vitamin D and cardiovascular disease. Circulation research. 2014 Jan 17;114(2):379-93.
- Holick MF. The vitamin D deficiency pandemic and consequences for nonskeletal health: mechanisms of action. Molecular aspects of medicine. 2008 Dec 1;29(6):361-8.
- Giovannucci E, Liu Y, Hollis BW, Rimm EB. 25-hydroxyvitamin D and risk of myocardial infarction in men: a prospective study. Archives of internal medicine. 2008 Jun 9;168(11):1174-80.
- Pilz S, März W, Wellnitz B, Seelhorst U, Fahrleitner-Pammer A, Dimai HP, Boehm BO, Dobnig H. Association of vitamin D deficiency with heart failure and sudden cardiac death in a large cross-sectional study of patients referred for coronary angiography. The Journal of Clinical Endocrinology & Metabolism. 2008 Oct 1;93(10):3927-35.
- Pilz S, Dobnig H, Fischer JE, Wellnitz B, Seelhorst U, Boehm BO, März W. Low vitamin D levels predict stroke in patients referred to coronary angiography. Stroke. 2008 Sep 1;39(9):2611-3.
- Booth TW, Lanier PJ. Vitamin D deficiency and risk of cardiovascular disease. Circulation Res117. 2008;503:511.
- Dobnig H, Pilz S, Scharnagl H, Renner W, Seelhorst U, Wellnitz B, Kinkeldei J, Boehm BO, Weihrauch G, Maerz W. Independent association of low serum 25-hydroxyvitamin D and 1, 25-dihydroxyvitamin D levels with all-cause and cardiovascular mortality. Archives of internal medicine. 2008 Jun 23;168(12):1340-9.
- Elamin MB, Abu Elnour NO, Elamin KB, Fatourechi MM, Alkatib AA, Almandoz JP, Liu H, Lane MA, Mullan RJ, Hazem A, Erwin PJ. Vitamin D and cardiovascular outcomes: a systematic review and meta-analysis. The Journal of Clinical Endocrinology & Metabolism. 2011 Jul 1;96(7):1931-42.
- Mitri J, Pittas AG. Vitamin D and diabetes. Endocrinol Metab Clin North Am. 2014 Mar;43(1):205-32.
- Pittas AG, Dawson-Hughes B, Li T, Van Dam RM, Willett WC, Manson JE, Hu FB. Vitamin D and calcium intake in relation to type 2 diabetes in women. Diabetes care. 2006 Mar 1;29(3):650-6.
- Pittas AG, Dawson-Hughes B, Sheehan P, Ware JH, Knowler WC, Aroda VR, Brodsky I, Ceglia L, Chadha C, Chatterjee R, Desouza C, Dolor R, Foreyt J, Fuss P, Ghazi A, Hsia DS, Johnson KC, Kashyap SR, Kim S, LeBlanc ES, Lewis MR, Liao E, Neff LM, Nelson J, O’Neil P, Park J, Peters A, Phillips LS, Pratley R, Raskin P, Rasouli N, Robbins D, Rosen C, Vickery EM, Staten M; D2d Research Group. Vitamin D Supplementation and Prevention of Type 2 Diabetes. N Engl J Med. 2019 Aug 8;381(6):520-530
- Dobson R, Giovannoni G. Multiple sclerosis–a review. European journal of neurology. 2019 Jan;26(1):27-40.
- Goldberg P. Multiple sclerosis: vitamin D and calcium as environmental determinants of prevalence: (A viewpoint) part 1: sunlight, dietary factors and epidemiology. International Journal of Environmental Studies. 1974 Jan 1;6(1):19-27.
- Munger KL, Zhang SM, O’reilly E, Hernan MA, Olek MJ, Willett WC, Ascherio A. Vitamin D intake and incidence of multiple sclerosis. Neurology. 2004 Jan 13;62(1):60-5.
- Munger KL, Levin LI, Hollis BW, Howard NS, Ascherio A. Serum 25-hydroxyvitamin D levels and risk of multiple sclerosis. Jama. 2006 Dec 20;296(23):2832-8.
- Salzer J, Hallmans G, Nyström M, Stenlund H, Wadell G, Sundström P. Vitamin D as a protective factor in multiple sclerosis. Neurology. 2012 Nov 20;79(21):2140-5.
- Munger KL, Hongell K, Åivo J, Soilu-Hänninen M, Surcel HM, Ascherio A. 25-Hydroxyvitamin D deficiency and risk of MS among women in the Finnish Maternity Cohort. Neurology. 2017 Oct 10;89(15):1578-83.
- Ascherio A, Munger KL, White R, Köchert K, Simon KC, Polman CH, Freedman MS, Hartung HP, Miller DH, Montalbán X, Edan G. Vitamin D as an early predictor of multiple sclerosis activity and progression. JAMA neurology. 2014 Mar 1;71(3):306-14.
- Fitzgerald KC, Munger KL, Köchert K, Arnason BG, Comi G, Cook S, Goodin DS, Filippi M, Hartung HP, Jeffery DR, O’Connor P. Association of vitamin D levels with multiple sclerosis activity and progression in patients receiving interferon beta-1b. JAMA neurology. 2015 Dec 1;72(12):1458-65.
- Ascherio A, Munger KL. Epidemiology of multiple sclerosis: from risk factors to prevention—an update. InSeminars in neurology 2016 Apr (Vol. 36, No. 02, pp. 103-114). Thieme Medical Publishers.
- Gillespie KM. Type 1 diabetes: pathogenesis and prevention. Cmaj. 2006 Jul 18;175(2):165-70.
- Hyppönen E, Läärä E, Reunanen A, Järvelin MR, Virtanen SM. Intake of vitamin D and risk of type 1 diabetes: a birth-cohort study. The Lancet. 2001 Nov 3;358(9292):1500-3.
- Rewers M, Ludvigsson J. Environmental risk factors for type 1 diabetes. The Lancet. 2016 Jun 4;387(10035):2340-8.
- Munger KL, Levin LI, Massa J, Horst R, Orban T, Ascherio A. Preclinical serum 25-hydroxyvitamin D levels and risk of type 1 diabetes in a cohort of US military personnel. American journal of epidemiology. 2013 Mar 1;177(5):411-9.
- Hope-Simpson RE. The role of season in the epidemiology of influenza. Epidemiology & Infection. 1981 Feb;86(1):35-47.
- Cannell JJ, Vieth R, Umhau JC, Holick MF, Grant WB, Madronich S, Garland CF, Giovannucci E. Epidemic influenza and vitamin D. Epidemiology & Infection. 2006 Dec;134(6):1129-40.
- Ginde AA, Mansbach JM, Camargo CA. Association between serum 25-hydroxyvitamin D level and upper respiratory tract infection in the Third National Health and Nutrition Examination Survey. Archives of internal medicine. 2009 Feb 23;169(4):384-90.
- Urashima M, Segawa T, Okazaki M, Kurihara M, Wada Y, Ida H. Randomized trial of vitamin D supplementation to prevent seasonal influenza A in schoolchildren. The American journal of clinical nutrition. 2010 May 1;91(5):1255-60.
- Martineau AR, Jolliffe DA, Hooper RL, Greenberg L, Aloia JF, Bergman P, Dubnov-Raz G, Esposito S, Ganmaa D, Ginde AA, Goodall EC. Vitamin D supplementation to prevent acute respiratory tract infections: systematic review and meta-analysis of individual participant data. BMJ. 2017 Feb 15;356:i6583.
- Zasloff M. Fighting infections with vitamin D. Nature medicine. 2006 Apr;12(4):388-90.
- Nnoaham KE, Clarke A. Low serum vitamin D levels and tuberculosis: a systematic review and meta-analysis. International journal of epidemiology. 2008 Feb 1;37(1):113-9.
- Chocano-Bedoya P, Ronnenberg AG. Vitamin D and tuberculosis. Nutrition reviews. 2009 May 1;67(5):289-93.
- Autier P, Gandini S. Vitamin D supplementation and total mortality: a meta-analysis of randomized controlled trials. Archives of internal medicine. 2007 Sep 10;167(16):1730-7.
- Giovannucci E. Can vitamin D reduce total mortality?. Archives of Internal Medicine. 2007 Sep 10;167(16):1709-10.
- Tripkovic L, Lambert H, Hart K, Smith CP, Bucca G, Penson S, Chope G, Hyppönen E, Berry J, Vieth R, Lanham-New S. Comparison of vitamin D2 and vitamin D3 supplementation in raising serum 25-hydroxyvitamin D status: a systematic review and meta-analysis. The American journal of clinical nutrition. 2012 Jun 1;95(6):1357-64.
- Wilson LR, Tripkovic L, Hart KH, Lanham-New SA. Vitamin D deficiency as a public health issue: using vitamin D 2 or vitamin D 3 in future fortification strategies. Proceedings of the Nutrition Society. 2017 Aug;76(3):392-9.
- Holick MF. Vitamin D: importance in the prevention of cancers, type 1 diabetes, heart disease, and osteoporosis. Am J Clin Nutr. 2004; 79:362-71
- Holick MF. Vitamin D deficiency. N Engl J Med. 2007; 357:266-81.
- Hahn J, Cook NR, Alexander EK, Friedman S, Walter J, Bubes V, Kotler G, Lee IM, Manson JE, Costenbader KH. Vitamin D and marine omega 3 fatty acid supplementation and incident autoimmune disease: VITAL randomized controlled trial. BMJ. 2022 Jan 26;376:e066452.
- LeBoff MS, Chou SH, Ratliff KA, et al. Supplemental Vitamin D and Incident Fractures in Midlife and Older Adults. N Engl J Med. 2022 Jul 28;387:299-309.
- LeBoff MS, Murata EM, Cook NR, Cawthon P, Chou SH, Kotler G, Bubes V, Buring JE, Manson JE. VITamin D and OmegA-3 TriaL (VITAL): effects of vitamin D supplements on risk of falls in the US population. The Journal of Clinical Endocrinology & Metabolism. 2020 Sep;105(9):2929-38.
- Michael F. Holick, Neil C. Binkley, Heike A. Bischoff-Ferrari, Catherine M. Gordon, David A. Hanley, Robert P. Heaney, M. Hassan Murad, Connie M. Weaver. Evaluation, Treatment, and Prevention of Vitamin D Deficiency: an Endocrine Society Clinical Practice Guideline. The Journal of Clinical Endocrinology & Metabolism, Volume 96, Issue 7, 1 July 2011, Pages 1911–1930
- Holick MF, Binkley NC, Bischoff-Ferrari HA, Gordon CM, Hanley DA, Heaney RP, et al. Evaluation, treatment, and prevention of vitamin D deficiency: an Endocrine Society Clinical Practice Guideline. J Clin Endocrinol Metab 2011;96:1911-30.
- Rosen CJ, Abrams SA, Aloia JF, Brannon PM, Clinton SK, Durazo-Arvizu RA, et al. IOM committee members respond to Endocrine Society vitamin D guidelines. J Clin Endocrinol Metab 2012;97:1146-52.



